Características clínicas del coronavirus 2019 en China. A principios de diciembre de 2019, se identificaron los primeros casos de neumonía de origen desconocido en Wuhan, la capital de la provincia de Hubei. El patógeno se identificó como un nuevo betacoronavirus de ARN envuelto que actualmente se ha denominado coronavirus 2 del síndrome respiratorio agudo severo (SARS- CoV-2), que tiene una similitud filogenética con el SARS-CoV. Los pacientes con la infección se han documentado tanto en hospitales como en entornos familiares.
Wei-jie Guan, Ph.D., Zheng-yi Ni, M.D., Yu Hu, M.D., Wen-hua Liang, Ph.D., Chun-quan Ou, Ph.D., Jian-xing He, M.D., Lei Liu, M.D., Hong Shan, M.D., Chun-liang Lei, M.D., David S.C. Hui, M.D., Bin Du, M.D., Lan-juan Li, M.D.
La Organización Mundial de la Salud (OMS) ha declarado recientemente que la enfermedad por coronavirus 2019 (Covid-19) es una emergencia de salud pública de preocupación internacional. Hasta el 25 de febrero de 2020, un total de 81,109 casos confirmados por laboratorio habían sido documentados en todo el mundo. En estudios recientes, la gravedad de algunos casos de Covid-19 imitaba la del SARS-CoV. Dada la rápida propagación de Covid-19, determinamos que un análisis actualizado de casos en toda China podría ayudar Identificar las características clínicas definitorias y la gravedad de la enfermedad. Aquí, describimos los resultados de nuestro análisis de las características clínicas de Covid-19 en una cohorte seleccionada de pacientes en toda China.
Métodos
ESTUDIO DE SUPERVISIÓN
El estudio fue apoyado por la Comisión Nacional de Salud de China y diseñado por los investigadores. El estudio fue aprobado por la junta de revisión institucional de la Comisión Nacional de Salud. El consentimiento informado por escrito se renunció a la luz de la urgente necesidad de recopilar datos. Los datos fueron analizados e interpretados por los autores. Todos los autores revisaron el manuscrito y confirman la exactitud e integridad de los datos y la adherencia del estudio al protocolo, disponible con el texto completo de este artículo en NEJM.org.
FUENTES DE DATOS
Obtuvimos los registros médicos y los datos recopilados de pacientes hospitalizados y pacientes ambulatorios con Covid-19 confirmado por laboratorio, según lo informado a la Comisión Nacional de Salud entre el 11 de diciembre de 2019 y el 29 de enero de 2020; el límite de datos para el estudio fue el 31 de enero de 2020. Covid-19 fue diagnosticado sobre la base de la guía provisional de la OMS.14 Un caso confirmado de Covid-19 se definió como un resultado positivo en la secuenciación de alto rendimiento o en tiempo real inverso -transcriptasa-polimerasa-reacción en cadena (RT-PCR) ensayo de muestras de hisopos nasales y faríngeos.1 Solo se incluyeron casos confirmados por laboratorio en el análisis.
Obtuvimos datos sobre casos fuera de la provincia de Hubei de la Comisión Nacional de Salud. Debido a la alta carga de trabajo de los médicos, tres expertos externos de Guangzhou realizaron la extracción de datos sin procesar en el Hospital Wuhan Jinyintan, donde muchos de los pacientes con Covid-19 en Wuhan estaban siendo tratados.
Extrajimos el historial de exposición reciente, los síntomas o signos clínicos y los hallazgos de laboratorio al ingreso de los registros médicos electrónicos. Las evaluaciones radiológicas incluyeron radiografía de tórax o tomografía computarizada (TC), y todas las pruebas de laboratorio se realizaron de acuerdo con las necesidades de atención clínica del paciente. Determinamos la presencia de una anormalidad radiológica en base a la documentación o descripción en las historias clínicas. Si se disponía de escáneres de imágenes, los médicos asistentes en medicina respiratoria los revisaban y extraían los datos. El desacuerdo importante entre dos revisores se resolvió mediante consulta con un tercer revisor. Las evaluaciones de laboratorio consistieron en un conteo sanguíneo completo, análisis químico sanguíneo, pruebas de coagulación, evaluación de la función hepática y renal, y medidas de electrolitos, proteína C reactiva, procalcitonina, lactato deshidrogenasa y creatina quinasa. Definimos el grado de gravedad de Covid-19 (grave frente a no grave) en el momento del ingreso utilizando las pautas de la American Thoracic Society para la neumonía adquirida en la comunidad.15
Todos los registros médicos fueron copiados y enviados al centro de procesamiento de datos en Guangzhou, bajo la coordinación de la Comisión Nacional de Salud. Un equipo de médicos respiratorios experimentados revisó y resumió los datos. Los datos se ingresaron en una base de datos computarizada y se verificaron de forma cruzada. Si faltaban los datos básicos, se enviaban solicitudes de aclaración a los coordinadores, quienes posteriormente se comunicaron con los médicos asistentes.
RESULTADOS DE ESTUDIO
El punto final primario compuesto fue el ingreso a una unidad de cuidados intensivos (UCI), el uso de ventilación mecánica o la muerte. Estos resultados se utilizaron en un estudio anterior para evaluar la gravedad de otras enfermedades infecciosas graves, como la infección por H7N9.16 Los puntos finales secundarios fueron la tasa de mortalidad y el tiempo desde el inicio de los síntomas hasta el punto final compuesto y hasta cada componente del compuesto punto final
DEFINICIONES DE ESTUDIO
El período de incubación se definió como el intervalo entre la posible fecha más temprana de contacto de la fuente de transmisión (vida silvestre o persona con caso sospechoso o confirmado) y la posible fecha más temprana de aparición de los síntomas (es decir, tos, fiebre, fatiga o mialgia). Se excluyeron los períodos de incubación de menos de 1 día porque algunos pacientes tuvieron exposición continua a fuentes de contaminación en estos casos, se registró la última fecha de exposición. Las estadísticas resumidas de los períodos de incubación se calcularon sobre la base de 291 pacientes que tenían información clara sobre la fecha específica de exposición.
La fiebre se definió como una temperatura axilar de 37.5 °C o más. La linfocitopenia se definió como un recuento de linfocitos de menos de 1500 células por milímetro cúbico. La trombocitopenia se definió como un recuento de plaquetas de menos de 150,000 por milímetro cúbico. En el Apéndice complementario, disponible en NEJM.org, se proporcionan definiciones adicionales, incluida la exposición a la vida silvestre, el síndrome de dificultad respiratoria aguda (SDRA), neumonía, insuficiencia renal aguda, insuficiencia cardíaca aguda y rabdomiólisis.
CONFIRMACIÓN DE LABORATORIO
La confirmación de laboratorio del SARS-CoV-2 se realizó en el Centro Chino para la Prevención y Control de Enfermedades antes del 23 de enero de 2020, y posteriormente en hospitales certificados de atención terciaria. Los ensayos de RT-PCR se realizaron de acuerdo con el protocolo establecido por la OMS. Los detalles sobre los procesos de confirmación de laboratorio se proporcionan en el Apéndice complementario.
ANÁLISIS ESTADÍSTICO
Las variables continuas se expresaron como medianas y rangos intercuartiles o rangos simples, según corresponda. Las variables categóricas se resumieron como recuentos y porcentajes. No se realizó ninguna imputación por datos faltantes. Debido a que la cohorte de pacientes en nuestro estudio no se derivó de una selección aleatoria, todas las estadísticas se consideran descriptivas únicamente. Utilizamos ArcGIS, versión 10.2.2, para trazar el número de pacientes con casos confirmados en un mapa. Todos los análisis se realizaron con el uso del software R, versión 3.6.2 (R Foundation for Statistical Computing).
Resultados
CARACTERÍSTICAS DEMOGRÁFICAS Y CLÍNICAS
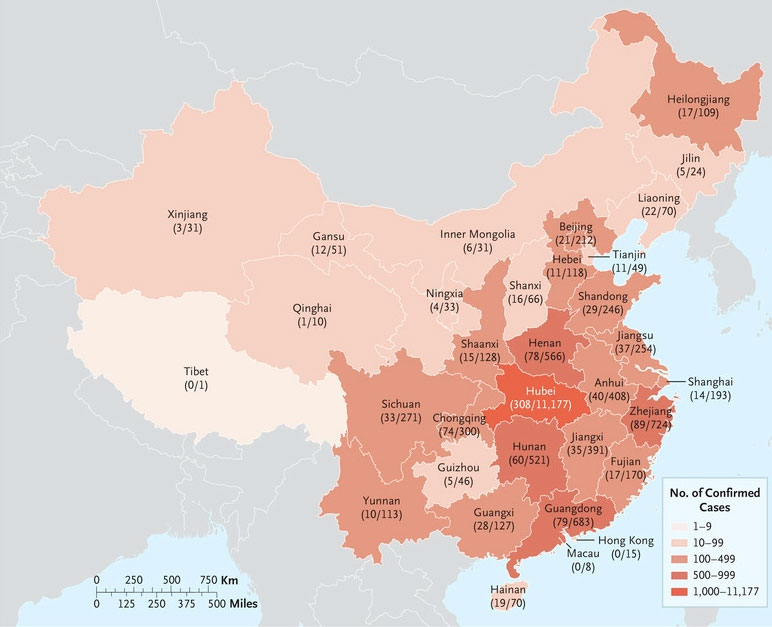
De los 7736 pacientes con Covid-19 que habían sido hospitalizados en 552 sitios al 29 de enero de 2020, obtuvimos datos sobre síntomas clínicos y resultados para 1099 pacientes (14,2%). El mayor número de pacientes (132) había sido ingresado en el Hospital Wuhan Jinyintan. Los hospitales que se incluyeron en este estudio representaron el 29.7% de los 1856 hospitales designados donde los pacientes con Covid-19 podían ser ingresados en 30 provincias, regiones autónomas o municipios de China (Figura 1).

Las características demográficas y clínicas de los pacientes se muestran en la Tabla 1.
- Un total de 3.5% eran trabajadores de la salud y se documentaron antecedentes de contacto con la vida silvestre en 1.9%
- 483 pacientes (43,9%) eran residentes de Wuhan.
- Entre los pacientes que vivían fuera de Wuhan el 72.3% tuvo contacto con los residentes de Wuhan, incluido el 31.3% que había visitado la ciudad
- El 25.9% de los no residentes no visitaron la ciudad ni tuvieron contacto con los residentes de Wuhan
La mediana del período de incubación fue de 4 días (rango intercuartil, 2 a 7). La mediana de edad de los pacientes fue de 47 años (rango intercuartil, 35 a 58). El 0,9% de los pacientes eran menores de 15 años. Un total de 41.9% eran mujeres.
La fiebre estuvo presente en el 43.8% de los pacientes al ingreso, pero se desarrolló en el 88.7% durante la hospitalización.
El segundo síntoma más común fue la tos (67.8%); las náuseas o los vómitos (5.0%) y la diarrea (3.8%) fueron poco frecuentes.
Entre la población general, el 23.7% tenía al menos una enfermedad coexistente (por ejemplo, hipertensión y enfermedad pulmonar obstructiva crónica).
Al ingreso, el grado de gravedad de Covid-19 se clasificó como no grave en 926 pacientes y grave en 173 pacientes. Los pacientes con enfermedad grave eran mayores que aquellos con enfermedad no grave en una mediana de 7 años. Además, la presencia de cualquier enfermedad coexistente fue más común entre los pacientes con enfermedad grave que entre aquellos con enfermedad no grave (38.7% vs. 21.0%). Sin embargo, el historial de exposición entre los dos grupos de gravedad de la enfermedad fue similar.
Características clínicas del coronavirus.
Hallazgos radiográficos y de laboratorio.
La tabla 2 muestra los hallazgos radiológicos y de laboratorio al ingreso. De 975 tomografías computarizadas que se realizaron en el momento del ingreso, el 86,2% reveló resultados anormales. Los patrones más comunes en la TC de tórax fueron la opacidad del vidrio esmerilado (56.4%) y el sombreado parcheado bilateral (51.8%). Los hallazgos radiológicos representativos en dos pacientes con Covid-19 no severo y en otros dos pacientes con Covid-19 grave se proporcionan en la Figura S1 en el Apéndice complementario. No se encontraron anormalidades radiográficas o de TC en 157 de 877 pacientes (17,9%) con enfermedad no grave y en 5 de 173 pacientes (2,9%) con enfermedad grave.
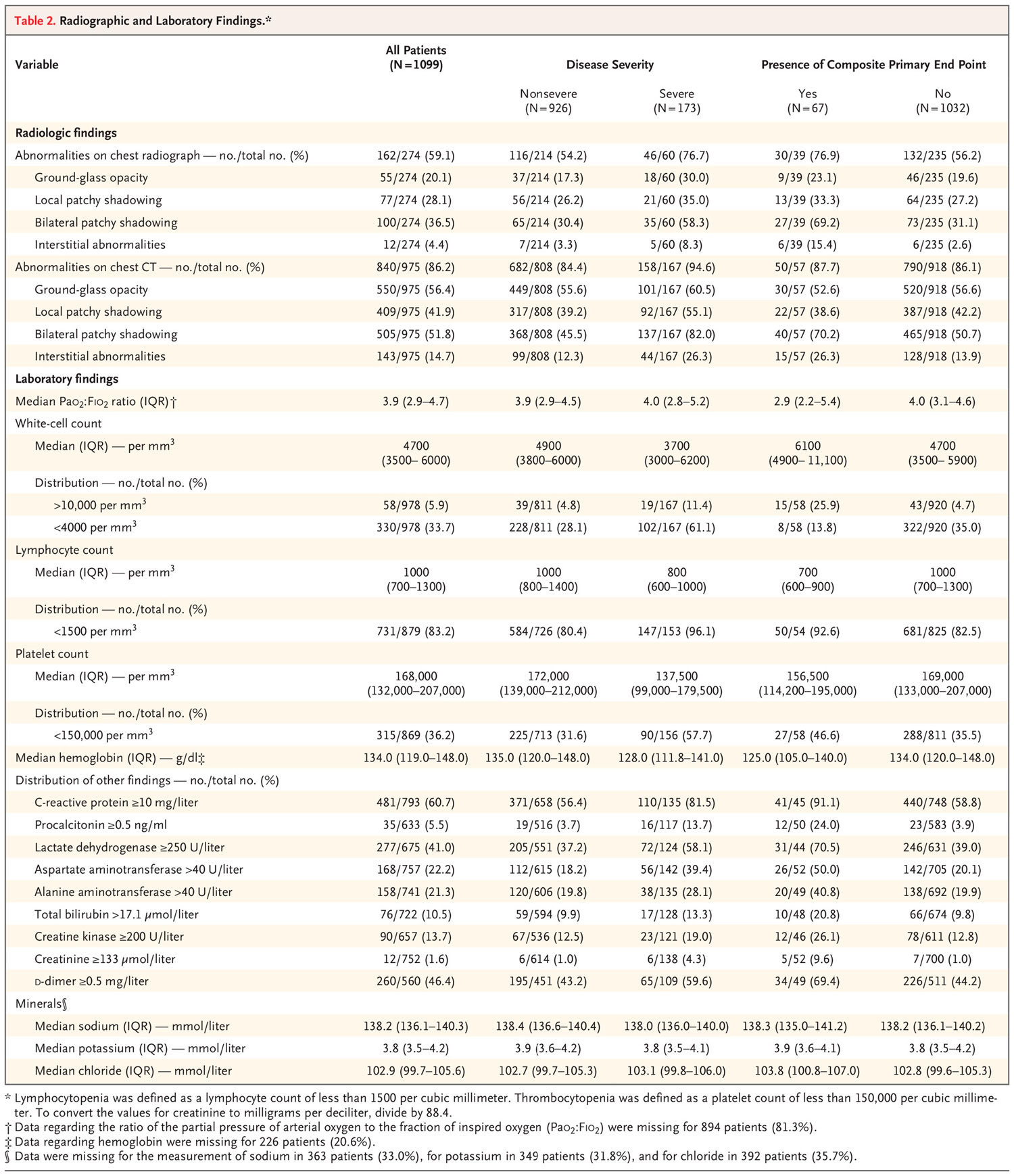
Al ingreso, la linfocitopenia estaba presente en el 83,2% de los pacientes, la trombocitopenia en el 36,2% y la leucopenia en el 33,7%. La mayoría de los pacientes tenían niveles elevados de proteína C reactiva, menos comunes fueron los niveles elevados de alanina aminotransferasa, aspartato aminotransferasa, creatina quinasa y d-dímero. Los pacientes con enfermedad grave tenían anormalidades de laboratorio más prominentes (incluyendo linfocitopenia y leucopenia) que aquellos con enfermedad no grave.
RESULTADOS CLÍNICOS
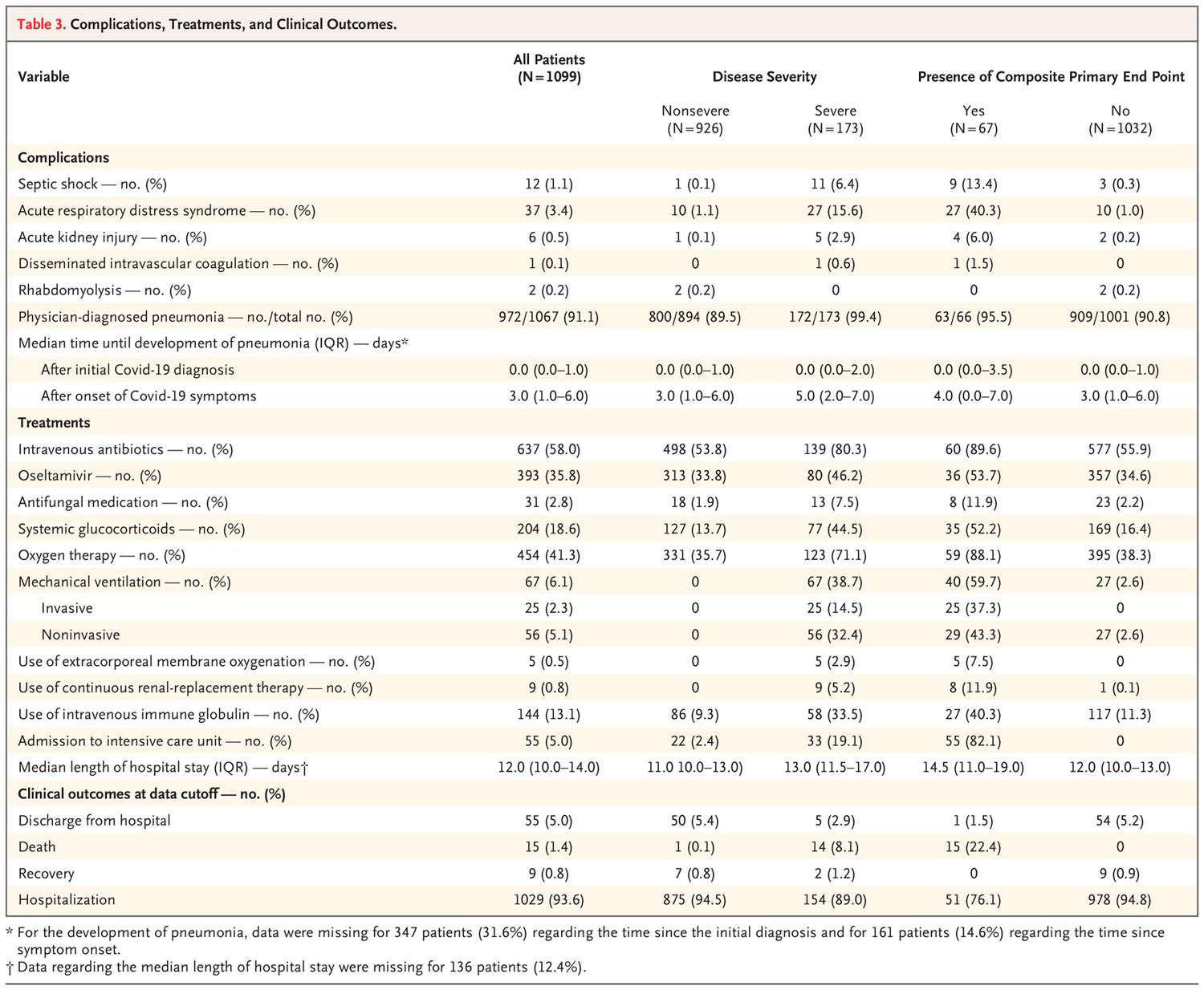
Ninguno de los 1099 pacientes se perdió durante el seguimiento durante el estudio. Se produjo un evento de punto final compuesto primario en 67 pacientes (6,1%), incluido el 5,0% que ingresaron en la UCI, el 2,3% que se sometieron a ventilación mecánica invasiva y el 1,4% que fallecieron (Tabla 3). Entre los 173 pacientes con enfermedad grave, se produjo un evento de punto final compuesto primario en 43 pacientes (24,9%). Entre todos los pacientes, el riesgo acumulado del punto final compuesto fue del 3,6%. Entre las personas con enfermedad grave, el riesgo acumulado fue del 20,6%
TRATAMIENTO Y COMPLICACIONES
La mayoría de los pacientes (58.0%) recibieron antibióticos por vía intravenosa y el 35.8% recibieron oseltamivir; la oxigenoterapia se administró en 41.3% y la ventilación mecánica en 6.1%; porcentajes más altos de pacientes con enfermedad grave recibieron estas terapias (Tabla 3).
La ventilación mecánica se inició en más pacientes con enfermedad grave que en aquellos con enfermedad no grave (ventilación no invasiva, 32,4% frente a 0%; ventilación invasiva, 14,5% frente a 0%). Se administraron glucocorticoides sistémicos a 204 pacientes (18,6%), con un mayor porcentaje entre aquellos con enfermedad grave que la enfermedad no grave (44,5% frente a 13,7%). De estos 204 pacientes, 33 (16,2%) ingresaron en la UCI, 17 (8,3%) se sometieron a ventilación invasiva y 5 (2,5%) murieron. La oxigenación por membrana extracorpórea se realizó en 5 pacientes (0,5%) con enfermedad grave.
La mediana de la duración de la hospitalización fue de 12.0 días (media, 12.8). Durante el ingreso hospitalario, la mayoría de los pacientes recibió un diagnóstico de neumonía de un médico (91,1%), seguido de SDRA (3,4%) y shock (1,1%). Los pacientes con enfermedad grave tuvieron una mayor incidencia de neumonía diagnosticada por un médico que aquellos con enfermedad no grave (99,4% frente a 89,5%).
Discusión
Durante la fase inicial del brote de Covid-19, el diagnóstico de la enfermedad se complicó por la diversidad de síntomas y hallazgos de imágenes y por la gravedad de la enfermedad en el momento de la presentación. Se identificó fiebre en el 43,8% de los pacientes en la presentación, pero se desarrolló en el 88,7% después de la hospitalización. Se produjeron enfermedades graves en el 15,7% de los pacientes después del ingreso al hospital. No se observaron anormalidades radiológicas en la presentación inicial en el 2.9% de los pacientes con enfermedad grave y en el 17.9% de aquellos con enfermedad no grave. A pesar de la cantidad de muertes asociadas con Covid-19, el SARS-CoV-2 parece tener una tasa de letalidad más baja que el SARS-CoV o el coronavirus relacionado con el síndrome respiratorio del Medio Oriente (MERS-CoV). El estado respiratorio comprometido al ingreso (el principal impulsor de la gravedad de la enfermedad) se asoció con peores resultados.
Aproximadamente el 2% de los pacientes tenían antecedentes de contacto directo con la vida silvestre, mientras que más de las tres cuartas partes eran residentes de Wuhan, habían visitado la ciudad o habían tenido contacto con residentes de la ciudad. Estos hallazgos se hacen eco de los últimos informes, que incluyen el brote de un grupo familiar, 4 la transmisión de un paciente asintomático, 6 y los patrones de brote trifásico.8 Nuestro estudio no puede excluir la presencia de pacientes que han sido denominados «súper spreaders».
Las rutas convencionales de transmisión del SARS-CoV, MERS-CoV y la influenza altamente patógena consisten en gotitas respiratorias y contacto directo, 18-20 mecanismos que probablemente también ocurran con el SARS-CoV-2. Debido a que el SARS-CoV-2 puede detectarse en el tracto gastrointestinal, la saliva y la orina, estas rutas de transmisión potencial deben investigarse21 (Tablas S1 y S2).
El término Covid-19 se ha aplicado a pacientes que tienen casos sintomáticos confirmados por laboratorio sin manifestaciones radiológicas aparentes. Se necesita una mejor comprensión del espectro de la enfermedad, ya que en el 8,9% de los pacientes, la infección por SARS-CoV-2 se detectó antes de que no se desarrollara neumonía viral o neumonía viral.
En concierto con estudios recientes, 1,8,12 encontramos que las características clínicas de Covid-19 imitan las de SARS-CoV. La fiebre y la tos fueron los síntomas dominantes y los síntomas gastrointestinales fueron poco frecuentes, lo que sugiere una diferencia en el tropismo viral en comparación con el SARS-CoV, MERS-CoV y la influenza estacional.22,23 La ausencia de fiebre en Covid-19 es más frecuente que en la infección por SARS-CoV (1%) y MERS-CoV (2%) 20, por lo que se puede pasar por alto a los pacientes afebriles si la definición del caso de vigilancia se centra en la detección de fiebre.14 La linfocitopenia fue común y, en algunos casos, grave, un hallazgo que fue consistente con los resultados de dos informes recientes1,12. Encontramos una tasa de mortalidad de casos más baja (1,4%) que la tasa que se informó recientemente, 1,12 probablemente debido a la diferencia en el tamaño de las muestras y los criterios de inclusión de casos. Nuestros hallazgos fueron más similares a las estadísticas oficiales nacionales, que mostraron una tasa de muerte del 3.2% entre 51,857 casos de Covid-19 al 16 de febrero de 2020.11,24 Dado que los pacientes que estaban levemente enfermos y que no buscaron atención médica no fueron incluido en nuestro estudio, la tasa de letalidad en un escenario del mundo real podría ser aún menor. El aislamiento temprano, el diagnóstico temprano y el manejo temprano podrían haber contribuido colectivamente a la reducción de la mortalidad en Guangdong.
A pesar de la homogeneidad filogenética entre el SARS-CoV-2 y el SARS-CoV, existen algunas características clínicas que diferencian a Covid-19 de las infecciones por SARS-CoV, MERS-CoV e influenza estacional. (Por ejemplo, la influenza estacional ha sido más común en clínicas y salas de pacientes ambulatorios respiratorios). En la Tabla S3 se detallan algunas características adicionales que son exclusivas de Covid-19.
Nuestro estudio tiene algunas limitaciones notables. Primero, algunos casos tenían documentación incompleta del historial de exposición y las pruebas de laboratorio, dada la variación en la estructura de las bases de datos electrónicas entre los diferentes sitios participantes y el cronograma urgente para la extracción de datos. Algunos casos fueron diagnosticados en entornos ambulatorios donde la información médica se documentó brevemente y se realizaron pruebas de laboratorio incompletas, junto con una escasez de infraestructura y capacitación del personal médico en hospitales no especializados. En segundo lugar, podríamos estimar el período de incubación en solo 291 de los pacientes del estudio que tenían información documentada. La incertidumbre de las fechas exactas (sesgo de recuerdo) podría haber afectado inevitablemente nuestra evaluación. Tercero, debido a que muchos pacientes permanecieron en el hospital y los resultados eran desconocidos al momento del corte de datos, censuramos los datos con respecto a sus resultados clínicos al momento de nuestro análisis. Cuarto, sin duda extrañamos a los pacientes que eran asintomáticos o tenían casos leves y que fueron tratados en el hogar, por lo que nuestra cohorte de estudio puede representar el final más grave de Covid-19. Quinto, muchos pacientes no se sometieron a una evaluación bacteriológica o fúngica del esputo al ingreso porque, en algunos hospitales, los recursos médicos estaban desbordados. Sexto, la generación de datos fue clínicamente dirigida y no sistemática.
Covid-19 se ha extendido rápidamente desde que se identificó por primera vez en Wuhan y se ha demostrado que tiene un amplio espectro de gravedad. Algunos pacientes con Covid-19 no tienen fiebre ni anormalidades radiológicas en la presentación inicial, lo que ha complicado el diagnóstico.
Con el apoyo de la Comisión Nacional de Salud de China, la Fundación Nacional de Ciencias Naturales y el Departamento de Ciencia y Tecnología de la provincia de Guangdong.
Los formularios de divulgación proporcionados por los autores están disponibles con el texto completo de este artículo en NEJM.org.
Los Dres. Guan, Ni, Yu Hu, W. Liang, Ou, He, L. Liu, Shan, Lei, Hui, Du, L. Li, Zeng y Yuen contribuyeron igualmente a este artículo.
Este artículo fue publicado el 28 de febrero de 2020 en NEJM.org.
En el Apéndice complementario, disponible en NEJM.org, se proporciona una lista de investigadores del Grupo de expertos en tratamiento médico de China para el estudio Covid-19.
Material suplementario:
- Protocol.PDF 257KB
- Supplementary Appendix. PDF 513KB
- Disclosure Forms. PDF 534KB
Traducido del trabajo original Clinical Characteristics of Coronavirus Disease 2019 in China
Referencia: https://www.nejm.org/doi/full/10.1056/NEJMoa2002032